En diferentes post anteriores hemos hablado de la ablación de arritmias cardíacas y de sus principales características. Hemos dicho también que son la solución definitiva para las arritmias del corazón al eliminar el tejido que late a destiempo en el corazón. Pero hoy hablaremos del tratamiento de la ablación y de fármacos y las diferencias entre ellos.
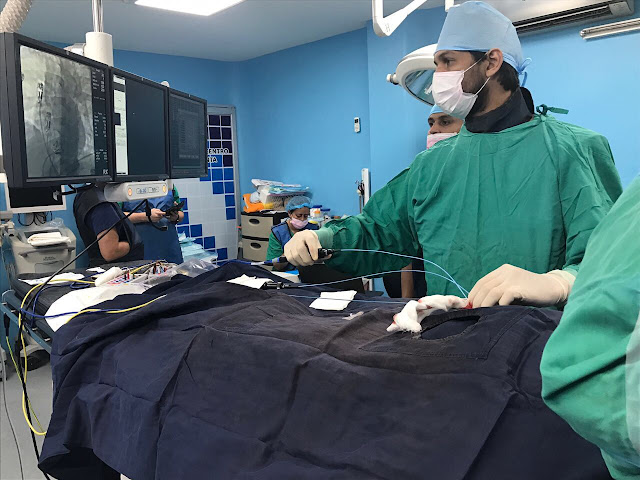
Las dos maneras de tratar las arritmias son con medicación y con ablación. No todas las arritmias son candidatas a la ablación. Depende del tipo de arritmia, de su frecuencia y de si es posible reproducirla en el laboratorio de electrofisiología. La ablación es un procedimiento mínimamente invasivo por el cual se busca eliminar los grupos de células cardíacas que laten fuera de ritmo. Se lo hace a través de un catéter que va a través de la vena hasta el corazón y quema las células a través de temperaturas extremas: calor (radiofrecuencia) o frío (crioablación).
Así como hay arritmias que no cumplen con los requisitos para hacer una ablación, hay otras que no responden ni a los medicamentos ni a los cambios de vida, y la única opción para tratarlas es la ablación. En otros casos, el paciente puede tener problemas con la medicación como no tolerar los fármacos o no querer ingerirlos. Las arritmias en las que más se utiliza este procedimiento mínimamente invasivo son en la fibrilación auricular, en la taquicardia supra ventricular y en algunos casos de taquicardia ventricular. Pero también se ablaciona la taquicardia por reentrada nodal aurículo ventricular, el Wolff-Parkinson- White, extrasístoles ventriculares y el aleteo auricular.
Cuando se decide optar por los medicamentos antiarrítmicos, dependerá del tipo de arritmia la droga que se utilizará y los complementarios. En el caso de la fibrilación auricular los más comunes son la amiodarona y la propafenona. La primera puede producir hasta un 27 por ciento de efectos adversos (entre los que se encuentra la fibrosis pulmonar, problemas en la tiróides, está contraindicada para pacientes hepáticos). La segunda tiene la limitante de que solo se utiliza cuando no hay cardiopatía asociada, fibrosis pulmonar o EPOC.
El artículo Radiofrequency Ablation vs Antiarrhythmic Drugs as First-Line Treatment of Paroxysmal Atrial Fibrillation (RAAFT-2) A Randomized Trial publicado en JAMA en 2014 habla sobre cuándo utilizar la ablación por radiofrecuencia como tratamiento y cuándo los antiarrítmicos. La fibrilación auricular fue la arritmia que se analizó en este estudio porque es la más prevalente en la práctica clínica. El ensayo randomizado incluyó 127 pacientes con fibrilación auricular paroxística y sin previo tratamiento de fármaco antiarrítmico. Se hizo entre 2006 y 2012. En 61 pacientes se utilizó medicamentos y en 66 se realizó la ablación, a los dos grupos se los siguió por 24 meses. La conclusión de los investigadores fue que “entre los pacientes con FA paroxística sin tratamiento antiarrítmico previo, la ablación con radiofrecuencia comparada con fármacos antiarrítmicos resultó en una menor tasa de recurrencia de arritmias auriculares a los dos años de seguimiento. No obstante, la recurrencia fue frecuente en ambos grupos”.